Solución Quirúrgica desde antes de la Bolsa de Borráez, pasando por el VAC y más allá
Jairo Hernán Ortega Ortega, MD
Jairo Hernán Ortega Ortega, MD
“Aquel que combine los conocimientos en fisiología y cirugía
con el lado artístico de la personalidad, alcanzará el ideal supremo de la medicina”
Billroth (1)
Si existe una situación dramática, traumática y desafiante en cirugía, tanto para el cirujano como para el paciente, es la infección intra abdominal severa. En especial cuando el peritoneo falla y nos encontramos frente a lo que se ha denominado laparostomia o Abdomen Abierto (AA).
La técnica del AA implica dejar la cavidad abdominal expuesta, o cerrada parcialmente, para obtener, en los momentos que se consideren pertinentes, ingreso fácil a la misma con el objetivo de aplicar procedimientos terapéuticos enfocados a la supervivencia. Con el enfoque básico de controlar la infección en una carrera contra reloj, luchando por la vida.
Aquí nos centramos en el papel del AA en las peritonitis severas con compromiso sistémico de los pacientes, las peritonitis residuales o patologías que alteran la fisiología del peritoneo (2) y que en un momento dado van a requerir que para su manejo quede la cavidad abdominal abierta, como en el caso de algunos estadios de pancreatitis. También lesiones que como el trauma trasgreden el peritoneo llevando a alteraciones fisiopatológicas que pueden desarrollar síndrome de hipertensión abdominal. Estos pacientes van a requerir manejo con AA de manera temporal.
Mucho se ha avanzado desde cuando se utilizaban compresas húmedas para cubrir el contenido intestinal. La historia del manejo de patologías intraperitoneales, hasta llegar a dejar la cavidad abdominal abierta, es la de pioneros que rompieron paradigmas con el único fin de ofrecer una solución adecuada con el objetivo místico de mejorar a sus pacientes. Price en 1905 y Torek en 1906 realizaron desbridamientos y lavados de la cavidad; se utilizó durante el procedimiento quirúrgico, irrigación con antibióticos, por parte de Artz, en 1960 y la irrigación continua pos operatoria fue propuesta por Schumer.
La técnica del desbridamiento radical peritoneal la propone y realiza Huspeth en 1975. Sólo en 1979 Steimberg maneja la cavidad abdominal de manera abierta basado en la forma de manejo de los abscesos. En 1980, Teichman y Wittmann utilizan una malla con cremallera que les permitía abordar la cavidad abdominal, drenarla y lavarla de manera programada o a demanda.
Son múltiples los elementos que se han empleado para la técnica del AA; nylon, dacrón, teflón, polipropileno, politetrafluoroetileno, silastic, velcro, rayón, mallas sintéticas, retenedores viscerales no expandibles, láminas de silicona y otros.
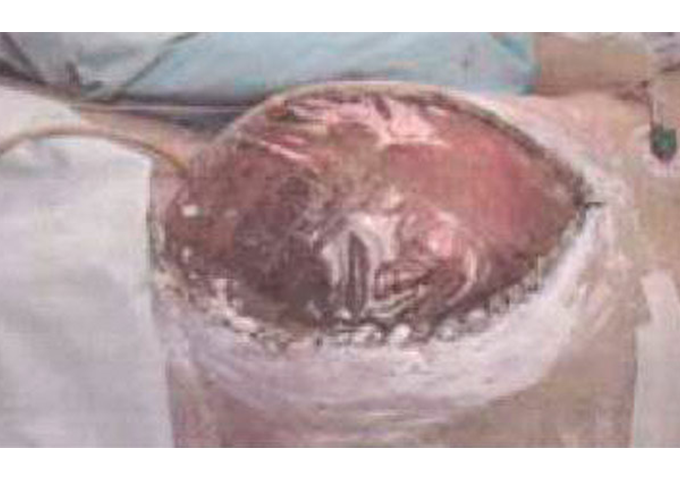
En marzo de 1984, en el Hospital San Juan de Dios de Bogotá, donde funcionaba la Facultad de Medicina de la Universidad Nacional de Colombia, el Dr. Oswaldo Alfonso Borráez Gaona, siendo Residente de segundo año en la Especialización de Cirugía General, reinterviniendo, por tercera vez, a un paciente con estallido hepático secundario a trauma abdominal cerrado (un vehículo había caído encima de su abdomen), encontró que era físicamente imposible cerrarle la pared abdominal. Su intuición y olfato quirúrgico lo lleva a resolver el problema colocándole un elemento simple y sencillo, una bolsa plástica. Dicha bolsa era de las que se utilizan como empaque de las soluciones de líquidos parenterales (solución salina, lactato de Ringer), siendo muy fácil de conseguir dentro de las mismas salas de cirugía, a cualquier hora y en cualquier momento, además de ser de muy bajo costo. De esta manera se inició el uso del polivinilo (plástico) para el manejo del AA.
Por las características anteriores y sus buenos resultados, se fue popularizando en Colombia y el mundo, tanto así que uno de los más famosos y prestigiosos cirujanos norteamericanos de trauma del siglo XX, el Dr. David Feliciano, definió denominarla Bolsa de Bogotá, pero posteriormente y con justicia atinó al rebautizarla como Bolsa de Borráez; así se le conoce en la actualidad.
Teniendo en cuenta que llevamos un poco más de 30 años de tan acertado invento quirúrgico, contacté al Dr. Borráez y me permito transcribir algunos de los conceptos que él tiene sobre su aporte a la cirugía mundial:
“Algunos artículos dicen: la Bolsa de Borráez fue un gran hecho histórico (como quien dice pasó de moda!!!). Otros más recientes dicen, es el elemento que más se utiliza en el mundo, en el manejo del Abdomen Abierto. La literatura inglesa menciona su uso en aprox. el 50% de los casos.
Mi opinión: La Bolsa de Borráez, es un elemento o una técnica que se sigue utilizando en un alto porcentaje en el manejo del Abdomen Abierto (sepsis, trauma, Control de Daños, etc...), a pesar de todos los elementos que la industria populariza cada vez (son sofisticados y lamentablemente muy costosos).
Pienso que en un futuro se seguirá utilizando la Bolsa de Borráez en la fase aguda (por lo menos durante los primeros diez días). En caso de prolongarse su necesidad, es posible que se requiera un sistema de presión negativa (por su alto costo tenemos que inventar algunos análogos nosotros). Con las modificaciones que yo mismo le introduje a la técnica -otra bolsa suelta sobre las vísceras y por debajo de la fascia - que evita las adherencias, se facilita en muy alto porcentaje el cierre definitivo de la pared.
No podemos olvidar que las complicaciones como las fístulas entero-atmosféricas son producto del mal o inadecuado manejo de la técnica con la Bolsa de Borráez. Las publicaciones mencionan que con cualquiera de los sistemas de presión negativa, incluyendo el ABThera, se pueden producir las fístulas y causar sangrado, hasta en un 20% de los casos (3)”
Considero que el Dr. Borráez tiene la razón, siempre, en cualquier hospital del mundo, por una u otra causa, existirá una indicación para emplear La Bolsa de Borráez.
Ventajas de la técnica de AA:
Características de La Bolsa de Borráez:
Todo material protésico a utilizar en casos de AA debería cumplir con los anteriores parámetros.
Borráez también implementó, en 1995, otro innovador y estratégico uso de la bolsa de polivinilo ya que se puede emplear dentro de la cavidad peritoneal, suelta y con el objeto de cubrir las asas para evitar adherencias y fístulas, lo cual facilita los lavados y el cierre definitivo de la pared abdominal.
Con el advenimiento, en 1994, de la Terapia de Presión Negativa (Vaccum Assisted Technique, VAC por sus siglas en inglés) para el manejo de las heridas, entre ellas las abdominales, el Dr. Borráez, teniendo en cuenta que dicha técnica es muy buena pero costosa para muchas de las instituciones de salud de nuestro país y de los pacientes, decide emprender el diseño de una técnica similar usando el estropajo, el cual es una esponja vegetal de la familia de las cucurbitáceas (Luffa cilíndrica). Dicha técnica la denominó Presión Negativa Tipo Colombia. Su aplicación ha demostrado que ayuda al cierre de algunas fístulas, especialmente las organiza y también favorece el cierre rápido y granulación de las heridas.
El AA es una técnica muy importante dentro del armamentario del cirujano y sigue vigente teniendo indicaciones muy precisas en la sepsis abdominal (4).
Indicaciones de AA:
Otra de las formas de manejo es el VAC, el cual toma auge día a día. Sin embargo, el manejo del AA usando terapias de presión negativa no es un concepto nuevo. La técnica del vacuum pack fue descrita por Brock et al., en 1995 y consistía en un sistema oclusivo sin suturas que se estabilizaba con una presión negativa continua y que no traumatizaba los bordes de la herida. Desde entonces, se han desarrollado varias modificaciones de la técnica y actualmente están disponibles distintos dispositivos comerciales como el sistema VAC®.
Se han descrito distintos métodos de cierre temporal del abdomen: el pack de compresas, las mallas y cremalleras, la «bolsa de Bogotá», el Wittmann Patch, la técnica del sándwich de Schein et al., el vacuum pack de Brock et al., y la técnica modificada del sandwich-vacuum pack. La mayoría de estos sistemas no permiten un drenaje adecuado de los fluidos intraabdominales, por lo que precisan de repetidos recambios. Además, no previenen las adherencias intestinales a la pared abdominal ni la retracción de los bordes de la fascia, lo que dificulta su cierre definitivo imposibilitándolo a partir del 7° a10° día.
evidence based-practice for nurses diabetics and learning institutions 17 638
Una alternativa es el sistema abdominal vacuum assisted closure (VAC. KCI Clinic Spain SL) que permite realizar una cobertura parietal hermética y aspirativa. Es un sistema de cierre no invasivo que utiliza una presión negativa controlada, intermitente o continua, sobre la herida para promover la cicatrización, el aporte sanguíneo, el tejido de granulación y disminuir la colonización bacteriana. También facilita la aproximación de los bordes de la fascia.
La terapia VAC es de manejo sencillo, tiene una aceptable tasa de complicaciones, particularmente la de fístulas intestinales, y una mortalidad reducida. De los diversos sistemas disponibles para el cierre diferido del abdomen el VAC supone un progreso considerable en estos últimos años gracias a su material adaptable y sus numerosas ventajas. Posiblemente su uso aumentará en el futuro.
La colocación del sistema VAC se realiza siempre por el cirujano en quirófano bajo anestesia general (en contados casos se puede realizar el cambio en la habitación del paciente) una vez se han realizado los desbridamientos, retiros de cuerpos extraños, drenajes de material purulento y lavados, así:
El momento del recambio del sistema lo decide el cirujano según la situación clínica del paciente o las condiciones de la herida. Es mejor siempre realizarlo en quirófano bajo anestesia general.
El VAC se suspende cuando el objetivo de la terapia se haya cumplido. Factores como la apariencia y el tamaño de la herida, la calidad de la fascia y las condiciones generales del paciente son decisivos en el cierre definitivo de la herida.
El sistema VAC KCI Clinic Spain SL es una terapia que utiliza una presión subatmosférica uniforme sobre una herida a partir de un apósito adaptable a sus características. Es un tratamiento efectivo en distintos tipos de heridas o úlceras, tanto agudas como crónicas, en el cierre de defectos de la pared abdominal, en el manejo conservador de algunas fístulas enterocutáneas y en las laparostomías.
El VAC se ha considerado el tratamiento de elección en el AA para el manejo del Síndrome de Compartimento Abdominal (SCA), al favorecer la eliminación del exceso de fluidos de forma controlada y permitir la disminución de la presión intraabdominal (PIA). Las causas de hipertensión intraabdominal (HIA) que pueden conducir a un SCA son múltiples: el traumatismo abdominal, el cierre de una laparotomía a tensión o procesos sépticos abdominales, siendo la pancreatitis aguda una de las principales causas de hipertensión intraabdominal de origen retroperitoneal y en la que, además, es un marcador pronóstico de su evolución.
El SCA se define como una presión intraabdominal superior a 20mmHg que se asocia con un fallo o disfunción de un nuevo órgano y sin un tratamiento adecuado es una complicación mortal. La descompresión mediante AA se debe realizar en los pacientes refractarios a otras opciones terapéuticas no quirúrgicas o mínimamente invasivas. En estos casos, el VAC, además de efectivo, parece disminuir la tasa de infección.
La cirugía de control de daños en los traumatismos abdominales severos fue promulgada en 1983. En estos pacientes, debido a la combinación de acidosis con coagulopatía e hipotermia, se realiza una cirugía corta que permita controlar la hemostasia y limitar la contaminación. A menudo, esto condiciona la necesidad de nuevas reintervenciones para restaurar la continuidad vascular o intestinal. Además, tras la laparotomía de emergencia un posible packing o el edema visceral y retroperitoneal pueden elevar la PIA a niveles peligrosos, por lo que se debe dejar el abdomen temporalmente abierto para evitar un SCA. El VAC ha sido usado en pacientes con AA en la cirugía de control de daños tras un traumatismo abdominal severo con buenos resultados.
En las pancreatitis agudas graves el objetivo del tratamiento quirúrgico es controlar el foco séptico y, aunque existen discusiones acerca de cuál es la técnica más apropiada, en algunos casos puede ser necesario realizar un AA. También, en ocasiones, el AA forma parte del manejo de las peritonitis graves, como ya valoró Schein en 1991. En estos pacientes con pancreatitis graves o peritonitis difusas puede ser preciso un AA para evitar un SCA, al no ser posible el cierre inmediato de la pared abdominal tras una laparotomía debido al edema intestinal secundario a la respuesta inflamatoria o al aporte de un alto volumen de fluidos. El uso del VAC en estas laparostomías está menos establecido, pero existen diferentes estudios que han evaluado la aplicación de la terapia con presión negativa con resultados favorables. En este contexto, el VAC, además de evitar la HIA o el SCA, facilita el cierre de la pared, controla el exudado y previene el desarrollo de abscesos entre asas.
Por último, se ha usado usado el método VAC® tras realizar un AA en casos de isquemia mesentérica, porque se ha sugerido que la presión negativa promueve la reperfusión microvascular al disminuir el edema de la pared intestinal, pero principalmente para evitar un cierre a tensión de la pared ya que este sistema facilita el aspirado del exudado intraabdominal, además de la revisión de la cavidad abdominal con un mínimo traumatismo de la pared.
En una laparostomía con sistema VAC se recomienda recambiar cada 3 a 5 días, pero en la práctica es muy variable en función de la patología y necesidades de cada paciente. Siempre debe intentarse el cierre de la fascia en los primeros 7a10 días, ya que a partir de entonces se dificulta por el desarrollo de adherencias. La tasa de cierre primario de la fascia depende de varios factores como la indicación por la que se realiza el AA, ya que los pacientes con traumatismo tienen más probabilidad de cierre fascial que los que presentan una infección intrabadominal. También esta tasa varía del 50 al 70% dependiendo del método del cierre temporal usado. A lo largo del tiempo, se han desarrollado distintas técnicas para tratar de mejorar estos datos, como Wittmann et al., en 1990, que realizaba el cierre secuencial de la herida incorporando un Velcro a los bordes de la fascia. Sin embargo, con el uso del VAC se ha logrado aumentar situándola entre el 70 y 100%, y además con una menor mortalidad e incluso por encima de las 4 semanas. Existe la técnica de Petersson et al., que consiste en asociar al cierre asistido por vacío el uso de una malla que realiza una tracción constante de la fascia permitiendo un cierre secuencial del abdomen hasta su retirada.
Las complicaciones más frecuentes del AA son los abscesos intraabdominales, la pérdida de fluidos, la evisceración y las fístulas. En un estudio multicéntrico, sin distinción entre las técnicas de cobertura temporal, Miller et al. observaron una tasa de fístula intestinal del 30%. Sin embargo, con el VAC se reduce el número de fístulas gracias al empleo de material protésico aislante sobre las vísceras. De esta forma, en las series referidas a su uso exclusivo se presenta una tasa de entre el 0 y 20% siendo mayor entre los pacientes con peritonitis que con traumatismo abdominal.
Las complicaciones a largo plazo después de una laparostomía son las hernias y los defectos de la pared abdominal. Su reparación quirúrgica está dificultada debido a la presencia de cicatrices o adherencias intestinales. Además, requiere habitualmente el empleo de materiales protésicos, flaps musculares de rotación o, más recientemente, biomateriales. Actualmente, el VAC evita los grandes defectos de la pared tras un AA que precisarían una compleja reconstrucción.
La terapia VAC es de manejo relativamente sencillo, con una aceptable tasa de complicaciones. La gran mortalidad que se suele observar en la mayoría de las series está relacionada con el proceso inicial que presentan los pacientes y no con complicaciones derivadas del VAC.
En resumen, dejar un AA se considera una técnica de elección terapéutica en ciertas patologías. Entre los distintos sistemas para cubrir temporalmente la cavidad abdominal, el VAC supone un progreso considerable, después de la Bolsa de Borráez, en estos últimos años gracias a su material adaptable, su escasa morbilidad y sus numerosas ventajas. Posiblemente, su uso aumentará en el futuro con respecto a otros sistemas que resulten más complejos y probablemente menos eficaces o, por el contrario, el VAC será una herramienta más y estaremos empleando nuevos sistemas o terapias. También es probable que se propongan manejos con dispositivos aplicados por medio de cirugía mínimamente invasiva, con accesos laparoscópicos (5).
Bibliografía